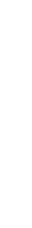「ポリープがあると言われて…これって大丈夫なの?」
大腸内視鏡検査(大腸カメラ)で「大腸ポリープがあります」と告げられると、驚きや不安を感じる方は少なくありません。
大腸ポリープの多くは良性ですが、中には将来的にがんへ進む可能性があるタイプもあります。
そのため、医師はポリープの形・大きさ・場所・数などを総合的にみて、「経過観察でよいか」「内視鏡で切除したほうがよいか」を判断していきます。
なお、最終的な性質は、切除したポリープを詳しく調べる病理検査によって確認します。
このページでは、内視鏡クリニックで行われる大腸ポリープ切除について、基本的な考え方から検査・治療の流れ、注意点までを、できるだけわかりやすく整理してご説明します。
大腸ポリープとは?
大腸ポリープとは、大腸の内側を覆っている粘膜にできる「小さなできもの」の総称です。
多くの場合は自覚症状がなく、健康診断の便潜血検査や、大腸内視鏡検査をきっかけに見つかります。
「ポリープ=必ずがん」というわけではありませんが、腫瘍性のポリープ(代表的なものに腺腫があります)は、将来的にがんへ進行する可能性があると考えられており、状況に応じて内視鏡での切除を検討します。
ポリープの種類とそれぞれの特徴
大腸ポリープは、大きく分けて
「腫瘍性(将来的にがんへ進む可能性があるタイプ)」
「非腫瘍性(炎症などが関係してできるタイプ)」
の2つに分類されます。
内視鏡検査では、
・ポリープの形(きのこ状に盛り上がっている、平たく広がっている など)
・表面の模様や色調
といった特徴を詳しく観察します。
必要に応じて、色素をまいたり、特殊な光を使った画像強調内視鏡を用いたりして、良性か悪性かを判断するための材料を集めていきます。
ポリープを切除する方法の説明では、
・スネア(輪っか状の器具)を使うかどうか
・電流(通電)を使う方法か、使わない方法か
といった言葉が出てくることがあります。
治療の案内を受けるときには、「どの切除方法を行う予定なのか」「その方法を選ぶ理由は何か」を遠慮なく確認していただいてかまいません。
また、ポリープ切除の前後には、出血のリスクを下げる目的などから、アルコールを控えるよう指示されることが多くあります。具体的な制限内容や期間は、個々の状態に応じて医師が判断しますので、説明の際によく確認しておきましょう。
大腸ポリープができる原因と予防のポイント
大腸ポリープができる原因は、ひとつに限定できるものではありません。年齢や体質に加え、食事・運動・喫煙・飲酒などの生活習慣が関わっていると考えられています。
予防の基本は、大腸の状態をきちんと把握し、必要な検査を適切な間隔で受けていくことです。
便潜血検査が陽性だったり、血便が見られたり、便秘が続くなど気になる症状がある場合は、自己判断で様子を見るのではなく、早めに医師へ相談することが大切です。
また、ポリープ切除にかかる費用は、自費診療か保険診療か、スネア(輪っか状の器具)を使うかどうかなど、治療の内容によっても変わります。そのため、受診前にホームページで費用や検査・治療の方針を確認し、当日は医師の説明を受けながら治療方法を一緒に決めていく、という流れが一般的です。
なお、「必ずこの方法で行う」と一律に決まっているわけではなく、ポリープや病変の性質・大きさ・場所などによって、適した治療法は変わります。
不安な点があれば、遠慮なく質問して確認しておきましょう。
大腸ポリープができやすい人の傾向
一般的に、年齢が上がるほど大腸に腫瘍性の病変が見つかりやすくなることが知られています。
さらに、便潜血検査が陽性だった方、血便などの症状がある方、過去にポリープ切除歴がある方では、再度病変が見つかる可能性も考慮しながら、医師が検査の必要性やタイミングを個別に検討し、ご提案していきます。
よくいただくご質問のひとつに「小さいポリープなら放置しても大丈夫ですか?」というものがありますが、実際にはポリープの大きさだけで判断することはできません。
形状や種類、場所などによって対応は変わり、粘膜の見た目だけでははっきりしない場合もあります。
そのため、気になる所見があった場合は、自己判断せずに、医師と相談しながら方針を決めていくことが大切です。
ポリープ切除の必要性とリスク
ポリープ切除は、将来の大腸がんのリスクを下げることを目的として行われることがあります。
一方で、内視鏡による治療は医療行為であり、出血や穿孔(腸に穴があくこと)などの合併症が起こる可能性がゼロではありません。
こうした「得られるメリット」と「起こりうるリスク」の両方を理解したうえで、ご自身が納得して治療方針を選択することが大切です。
大腸ポリープのがん化リスクについて
腫瘍性ポリープ(腺腫など)は、時間の経過とともに大腸がんへ進行する可能性があると考えられています。
ただし、すべてのポリープががんになるわけではなく、
・大きさ(例として10mm以上かどうか)
・組織のタイプ(組織型)
・細胞の異型度(どの程度“がんに近い性質”を持つか)
などによって、リスクの高さは異なります。
一般的な報告では、10mm以上のポリープでは、10mm未満のものと比べて「進んだ性質(高度異型や早期がんなど)」を持つ割合が高い傾向があるとされています。
(例:10mm未満ではごく一部、10mm以上では一定の割合で認められる など)
ただし、対象となった患者さんや条件により数値は変わるため、あくまで“目安”として捉えることが重要です。
最終的な評価は、担当医の診察と病理検査(顕微鏡での詳しい検査)の結果を踏まえて行われます。
ポリープ切除(切除術)のメリット
ポリープ切除によって期待できる主なメリットは、次のような点です。
・ポリープそのものを取り除くことで、将来の大腸がんリスクを下げることが期待できる
・切除したポリープを病理検査に提出し、「腺腫かどうか」「がん細胞を含んでいるかどうか」など性質
を詳しく確認できる
費用については、ポリープの大きさや数、高周波電流を用いるかどうか、日帰りか入院かなど、治療内容によって変わります。
通いやすいクリニックであっても、「どこが一番良い・お勧め」と一律に決められるものではなく、見つかった病変の特徴やご自身の全身状態を踏まえながら、「自分にとって必要な治療は何か」を医師と一緒に検討していく視点が大切です。
なお、ポリープが見つかった場合でも、必ずしもすべてを切除するとは限らず、総合的な判断により経過観察を選択することもあります。
切除に伴う主なリスク・合併症
代表的な合併症としては、次のようなものが知られています。
出血
切除直後だけでなく、数日たってから出血が見られること(遅発性出血)もあります。報告によって幅はありますが、ポリープ切除後の出血は数%未満とされることが多く、病変の大きさや場所、切除方法などによって頻度が変わります。
穿孔(腸に穴があくこと)
頻度としてはまれとされていますが、起こった場合には入院や追加の処置(クリップ縫縮、手術など)が必要となることがあります。
このほか、切除範囲が広い場合などには、腹痛や発熱がみられることがあります。
担当医は、こうしたリスクをできるだけ下げるために、
・必要に応じてクリップで傷を閉じる
・内視鏡による止血処置を併用する
・状況によっては入院で経過をみる
などの対応を検討します。
術後に出血がみられた場合でも、多くは内視鏡で止血可能とされていますが、患者さんの状態によって対応は異なります。
強い腹痛・発熱・持続する出血など、気になる症状があれば、自己判断で様子を見続けず、早めに医療機関へ連絡することが大切です。
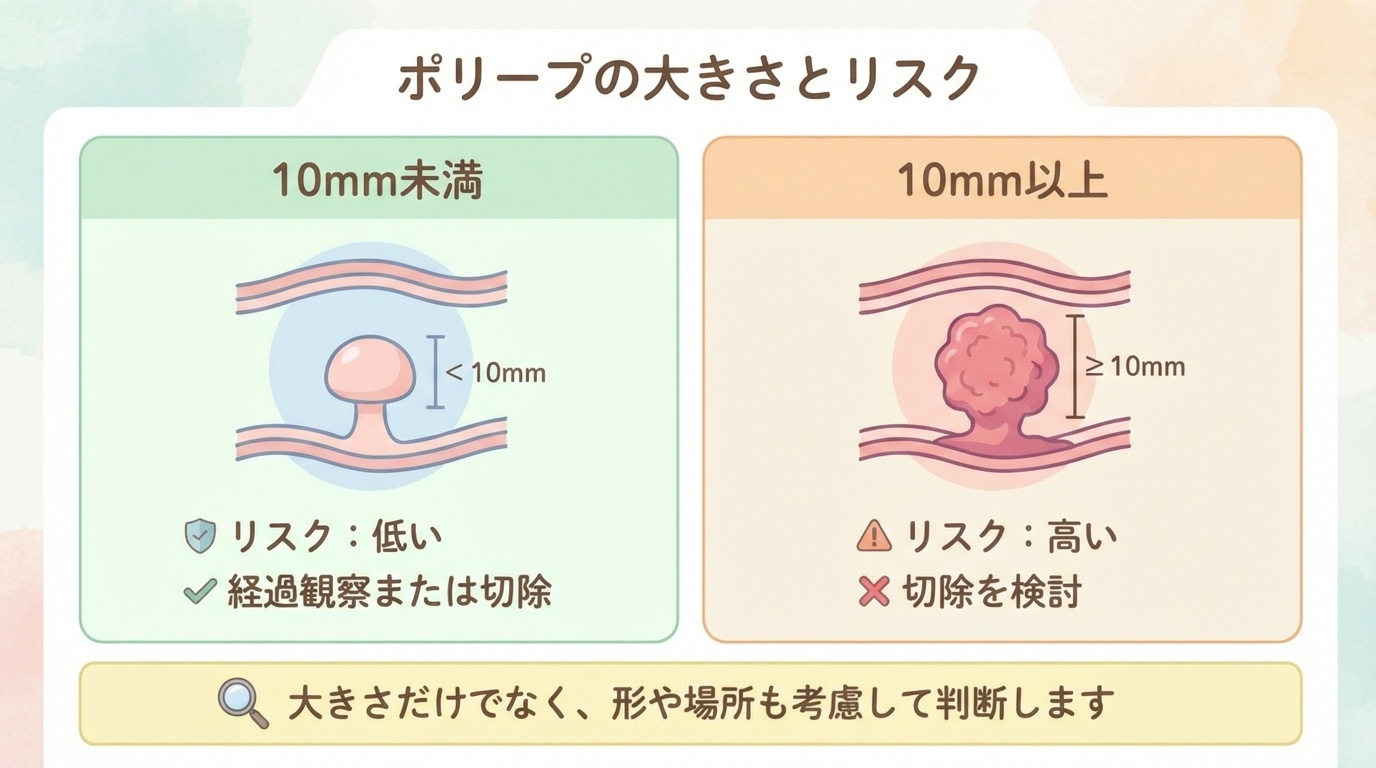
内視鏡を用いたポリープ切除の方法
大腸ポリープを内視鏡で切除する方法にはいくつか種類があり、ポリープの大きさ・形・場所・深さの疑いなどを総合して、医師が最適な方法を選びます。
ここでは代表的な3つの方法をご紹介します。
内視鏡的ポリペクトミー
もっとも一般的な方法の一つで、スネアと呼ばれる輪っか状の器具でポリープを引っかけて切除する治療です。
通常の大腸内視鏡検査の流れの中で、その場で行われることがあります。
・方法によっては、高周波(電流)を流して切除する場合があります。
・近年は、小さなポリープに対して、電流を流さずに切除する「コールドスネアポリペクトミー」という方法が用いられることもあります。
ただし、10mm以上の大きなポリープでは、取り残しやすいなどの注意点も指摘されており、どの方法が適切かは医師の判断によります。
また、大腸内視鏡検査(大腸カメラ)は、胃カメラとは別の検査であり、ピロリ菌の有無とは直接関係しません。
便潜血・便秘・血便など、症状や検査結果に応じて検査の目的が決まります。
ポリープの大きさや位置によっては、病変の下に生理食塩水などを注入して「粘膜を持ち上げてから」切除することで、腸の壁を傷つけにくくする工夫を行うこともあります。
内視鏡的粘膜切除術(EMR)
EMR(Endoscopic Mucosal Resection)は、粘膜ごと病変を切除する方法です。
・病変の下に液体を注入して粘膜を盛り上げ、周囲からスネアをかけて切除します。
・一般的に、10mm前後以上のポリープや平坦な病変などで検討されます。
切除面から出血することがあり、治療後は血便がないか、腹痛がないかなどを確認しながら経過を見ます。
診療科としては消化器内科で行われることが多い治療ですが、病変の深さや広がりによっては、内視鏡だけでは対応が難しく、外科的な手術が必要になる場合もあります。
そのため、「内視鏡で必ず取れる」とは限らず、画像・内視鏡所見・病理結果などを踏まえて個別に判断します。
内視鏡的粘膜下層剥離術(ESD)
ESD(Endoscopic Submucosal Dissection)は、より専門性の高い内視鏡治療です。
・病変の下の「粘膜下層」に液体を注入して持ち上げたうえで、専用のナイフを用いて少しずつ剥がし取
り、できるだけ一括で切除することを目指す方法です。
・ポリープが大きい場合、広がる形をしている場合、がんが疑われる病変などで検討されます。
一括で切除できる点が大きな利点ですが、手技が難しく時間がかかったり、EMRと比べて出血や穿孔などの合併症が増える可能性があるとされています。
そのため、誰にでも行う治療ではなく、必要性・安全性を慎重に検討したうえで適応が決まる方法です。
病変の性質や患者さんの全身状態に応じて、入院下で実施するかどうかも含めて、医師が総合的に判断します。
いずれの方法も、「どの治療が一番いいか」は一概に決められず、ポリープの特徴・全身状態・合併症リスクなどをふまえて個別に選択されます。
説明を受ける際には、
・どの方法を予定しているのか
・その方法を選ぶ理由
・想定されるリスクとメリット
等を確認しておくと安心です。
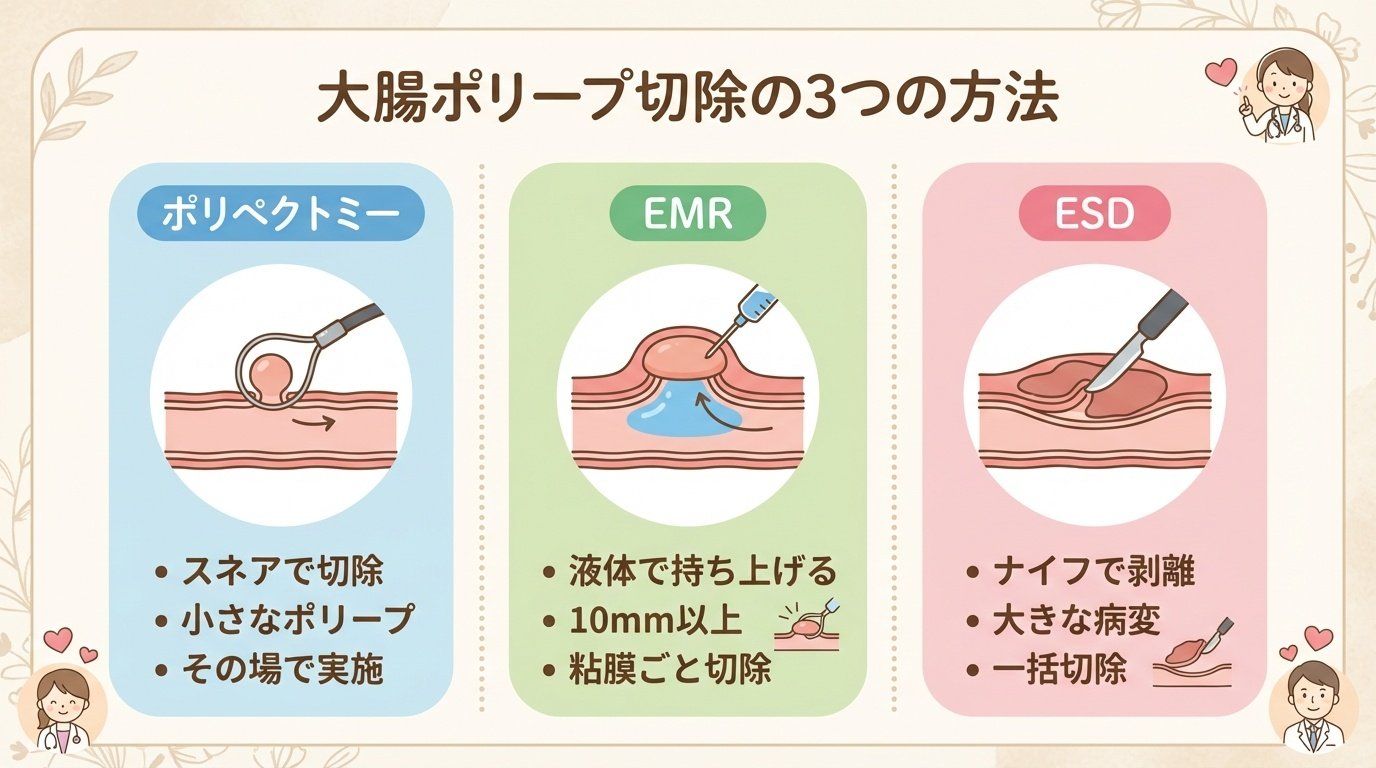
ポリープ切除後の生活と注意点
ポリープを切除したあとは、特に出血がないかに注意して過ごすことが大切です。
どの程度の注意が必要かは、ポリープの大きさや場所、処置の内容によって変わりますので、必ず医師や看護師からの個別の指示を優先してください。
切除後の食事のポイント・制限について
一般的には、消化に負担のかかりにくい食事から再開し、次のような点に注意するよう案内されることがあります。
・しばらくは刺激物(辛いもの・アルコールなど)を控える
・場合によっては、野菜など食物繊維の多い食品を一時的に控える
これらは「必ず全員が同じ制限になる」というものではなく、処置内容や出血リスクに応じて変わります。
外来(日帰り)での切除であっても、あとから出血が起こる可能性はゼロではないため、食事内容や再開のタイミングは、説明された指示に従っていただくことが重要です。
日常生活で気をつけたいこと
ポリープ切除後は、当日〜数日は、出血予防のために激しい運動や重い荷物を持つ作業、長時間の入浴は控えるよう指示されることがあります
シャワーの可否や仕事復帰の目安は、切除した範囲や止血の状況によって異なります。
また、次のような症状がある場合は、早めに医療機関へ連絡してください。
・強い腹痛が続く
・繰り返し血便が出る
・めまい・ふらつきがある
・発熱がみられる
大腸内視鏡検査やポリープ切除が必要かどうか、どのくらい時間がかかるか(前処置を含めて)といった点は、人間ドックの結果や「よくある質問」にも関わる大切な部分です。
受診の際には、不安な点や生活上の心配ごとがあれば、遠慮なく事前に確認しておきましょう。
まとめ
大腸ポリープは、健診の便潜血検査や大腸内視鏡検査で見つかることが多く、種類や大きさによっては内視鏡での切除を検討します。
切除によって将来の大腸がんリスクを下げられる可能性がある一方で、処置のあとに少量の出血がみられることもあるため、しばらくは体調の変化に注意して過ごすことが大切です。
とくに処置後一定期間は飲酒を控え、医師から説明された注意事項に沿って生活しましょう。
受診を検討される際は、希望日がある場合早めの予約がおすすめです。
受診前には、医院までのアクセス方法や持ち物、当日の検査の流れなどを、ホームページや事前案内で確認しておくと安心です。
あらかじめイメージができていることで、当日も落ち着いてお過ごしいただけます。
切除後は、病理検査の結果や体質・家族歴などをふまえて、定期的なフォローアップ検査が勧められることもあります。
不安な点や気になることがあれば、そのままにせず、遠慮なく医師やスタッフにご相談ください。
ご自身の状況に合った検査・治療方針を一緒に考えていくことが大切です。
インナービュー内視鏡レディースクリニック新横浜では、検査やポリープ切除の必要性、検査から治療までの流れについて、できるだけわかりやすく丁寧なご説明を心がけています。
受診を迷われている方も、まずは当院のホームページの予約案内をご覧いただき、健診結果や気になる症状についてのご相談予約をご検討ください。